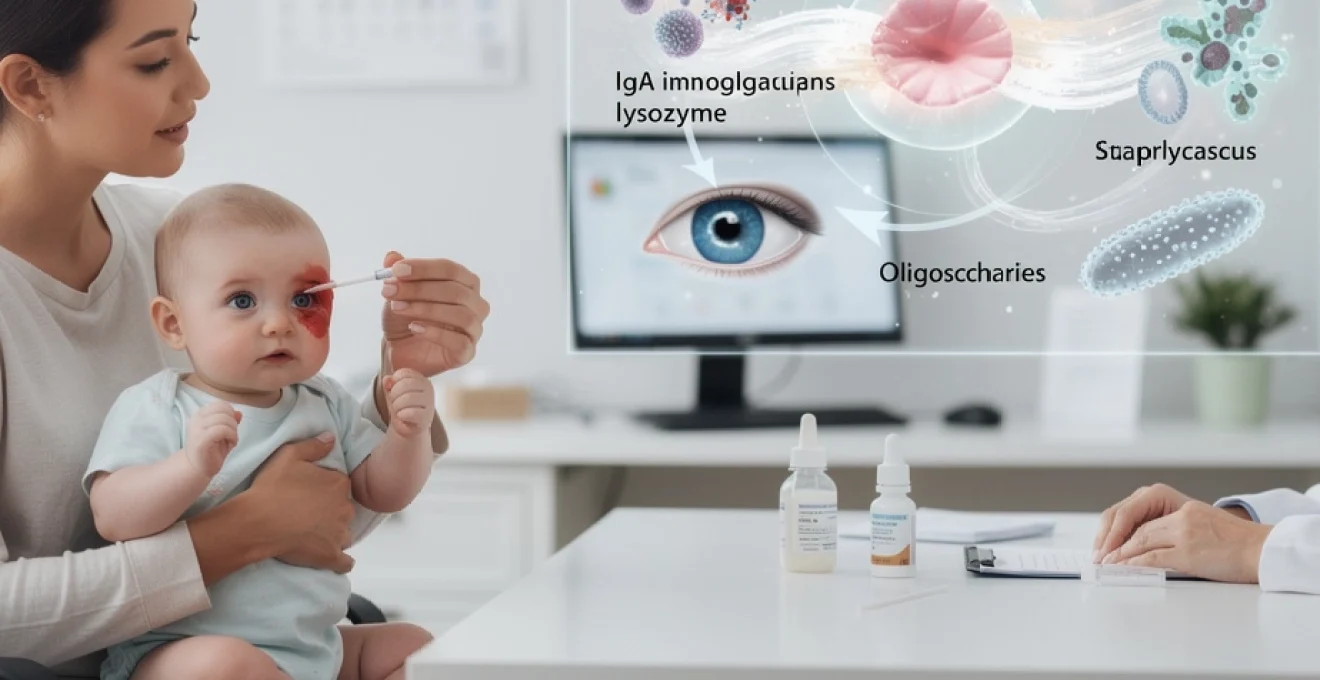
La conjonctivite représente l’une des affections oculaires les plus fréquentes chez les nourrissons et les jeunes enfants, touchant environ 12% des nouveau-nés dans les premiers mois de vie. Face à cette pathologie inflammatoire, de nombreuses mères se tournent vers un remède ancestral : l’utilisation du lait maternel comme traitement topique. Cette pratique, transmise de génération en génération, suscite aujourd’hui l’intérêt de la communauté scientifique qui cherche à comprendre les mécanismes bioactifs responsables de son efficacité présumée.
L’engouement pour les thérapies alternatives et naturelles pousse chercheurs et praticiens à réévaluer les propriétés thérapeutiques du lait humain. Au-delà de ses qualités nutritionnelles exceptionnelles pour le développement infantile, ce fluide biologique complexe renferme une concentration remarquable de composés antimicrobiens, anti-inflammatoires et immunomodulateurs. Ces caractéristiques particulières interrogent sur son potentiel thérapeutique dans le traitement des infections oculaires superficielles.
Composition biochimique du lait maternel : lactoferrine et immunoglobulines actives
Le lait maternel constitue un système biologique d’une complexité remarquable, contenant plus de 400 composants bioactifs différents. Sa composition varie selon le stade de lactation, l’état nutritionnel maternel et même l’heure de la journée. Cette variabilité adaptative reflète l’évolution des besoins immunologiques et nutritionnels du nourrisson, créant un système de protection personnalisé.
Les protéines représentent environ 1,3% de la composition totale du lait mature, mais leur impact fonctionnel dépasse largement leur proportion quantitative. Ces macromolécules spécialisées exercent des fonctions antimicrobiennes, anti-inflammatoires et immunomodulatrices essentielles à la protection de l’enfant contre les pathogènes environnementaux.
Concentration en lactoferrine antimicrobienne dans le colostrum et lait mature
La lactoferrine constitue l’une des protéines les plus abondantes du lait maternel, représentant jusqu’à 20% des protéines totales dans le colostrum. Cette glycoprotéine de 80 kDa possède une capacité de liaison exceptionnelle au fer, créant un environnement défavorable à la prolifération bactérienne. Sa concentration diminue progressivement de 7 g/L dans le colostrum à environ 1,5 g/L dans le lait mature, maintenant néanmoins une activité antimicrobienne significative.
L’activité bactériostatique de la lactoferrine s’exerce principalement par séquestration du fer, élément nutritif essentiel à la croissance microbienne. Cette protéine démontre également des propriétés bactéricides directes contre certaines souches pathogènes, notamment Staphylococcus aureus et Streptococcus pneumoniae, bactéries fréquemment impliquées dans les conjonctivites infectieuses.
Immunoglobulines sécrétoires IgA contre les pathogènes oculaires
Les immunoglobulines sécrétoires IgA (sIgA) représentent la première ligne de défense immunitaire adaptative présente dans le lait maternel. Leur concentration varie de 12 g/L dans le colostrum à 1-2 g/L dans le lait mature, maintenant une protection immunologique constante. Ces anticorps polymériques résistent à la dégradation enzymatique et conservent leur
conformation fonctionnelle à la surface des muqueuses. Dans le cadre de la conjonctivite, ces sIgA se fixent sur les agents pathogènes (bactéries, virus, allergènes) et empêchent leur adhésion à l’épithélium conjonctival, un peu comme un film protecteur invisible. Cette action de « neutralisation sans destruction » limite la prolifération microbienne tout en évitant une réaction inflammatoire excessive, ce qui est particulièrement intéressant pour les yeux fragiles des nourrissons.
Les IgA sécrétoires reflètent également l’environnement microbien auquel la mère est exposée. Une mère en contact avec certaines souches bactériennes va produire des anticorps spécifiques qui se retrouveront dans son lait maternel, puis potentiellement dans les gouttes de lait appliquées sur l’œil du bébé. On parle parfois de « vaccination passive » : le nourrisson bénéficie d’anticorps prêts à l’emploi sans que son système immunitaire immature ait besoin de réagir de manière agressive.
Lysozyme et propriétés enzymatiques antibactériennes naturelles
Le lysozyme est une enzyme naturellement présente dans le lait humain à des concentrations allant de 0,1 à 0,3 g/L dans le lait mature, avec des taux plus élevés encore dans le lait de fin de tétée. Son rôle principal consiste à hydrolyser les parois des bactéries, en particulier les bactéries Gram positives, en rompant les liaisons du peptidoglycane. En d’autres termes, le lysozyme agit comme une « paire de ciseaux moléculaires » qui fragilise l’enveloppe bactérienne jusqu’à la lyse.
Dans un contexte de conjonctivite bactérienne, ce mécanisme est particulièrement pertinent : la surface oculaire colonisée par des germes pathogènes se trouve exposée à une substance capable de perturber directement leur intégrité. Combiné à la lactoferrine et aux IgA, le lysozyme renforce l’effet synergique global du lait maternel. On comprend alors pourquoi, d’un point de vue biochimique, ce fluide n’est pas un simple liquide nutritif mais bien une solution à forte activité antimicrobienne naturelle.
Oligosaccharides du lait humain et modulation de la flore microbienne
Les oligosaccharides du lait humain (HMO pour Human Milk Oligosaccharides) représentent le troisième composant solide du lait maternel après le lactose et les lipides. Même s’ils ne sont pas digestibles par le nourrisson, ils jouent un rôle majeur dans la construction de son microbiote intestinal. Leur action ne se limite toutefois pas à l’intestin : plusieurs travaux suggèrent qu’ils pourraient aussi influencer les communautés microbiennes des muqueuses, y compris au niveau oculaire.
Comment ? D’abord en agissant comme leurres : certains HMO imitent les récepteurs présents à la surface des cellules humaines. Les bactéries pathogènes se lient à ces « faux récepteurs » et sont ensuite éliminées avec les sécrétions, au lieu d’adhérer à la conjonctive. Ensuite, en favorisant la croissance de bactéries commensales bénéfiques, qui entrent en compétition avec les germes responsables de conjonctivite. Cette modulation finesse de la flore microbienne pourrait contribuer à restaurer un microbiome oculaire équilibré, condition essentielle pour limiter les récidives d’infections oculaires chez le nourrisson.
Mécanismes d’action du lait maternel sur la conjonctivite bactérienne
Si l’on sait que le lait maternel est riche en facteurs immunitaires, comment agit-il concrètement sur une conjonctivite bactérienne lorsqu’il est appliqué localement sur l’œil ? Les mécanismes sont multiples et complémentaires. Ils associent une action directe sur les bactéries, une modulation de la réponse inflammatoire et un soutien au microbiome oculaire. Cette approche « multifactorielle » explique en partie pourquoi ce remède de grand-mère continue d’être utilisé, en particulier dans les premières semaines de vie du bébé.
Il est toutefois important de rappeler que tous les types de conjonctivite ne répondent pas de la même manière au lait maternel. Les conjonctivites d’origine virale ou allergique n’impliquent pas les mêmes pathogènes ni les mêmes voies inflammatoires. C’est pourquoi, lorsque l’on envisage d’utiliser le lait maternel contre la conjonctivite, il est essentiel de bien comprendre les mécanismes à l’œuvre et de les replacer dans un cadre médical sécurisé, en complément de l’avis du pédiatre ou de l’ophtalmologue.
Activité antimicrobienne contre staphylococcus aureus et streptococcus pneumoniae
Staphylococcus aureus et Streptococcus pneumoniae font partie des principaux agents responsables de conjonctivites bactériennes chez le nourrisson et le jeune enfant. Des études in vitro ont montré que le lait maternel non dilué exerce une activité inhibitrice significative sur la croissance de ces souches. Cette action repose notamment sur la lactoferrine, le lysozyme et certaines fractions lipidiques dotées de propriétés tensioactives capable de perturber les membranes bactériennes.
Concrètement, lorsque quelques gouttes de lait maternel sont déposées sur la surface oculaire, un environnement défavorable aux bactéries se met en place : le fer disponible diminue, les parois bactériennes sont fragilisées et les anticorps IgA viennent bloquer l’adhésion des germes. On peut comparer ce processus à un « encerclement » progressif : les bactéries perdent leurs ressources, leurs points d’ancrage et leur intégrité structurelle, ce qui réduit leur nombre et leur capacité à entretenir l’infection. C’est cette synergie qui explique l’intérêt du lait maternel contre certains types de conjonctivite bactérienne légère chez le nouveau-né.
Neutralisation des endotoxines bactériennes par les protéines lactées
Au-delà de la destruction des bactéries elles-mêmes, les protéines du lait maternel peuvent neutraliser certaines molécules toxiques libérées par ces germes, notamment les endotoxines des bactéries Gram négatives. La lactoferrine et d’autres protéines lactées se lient à ces endotoxines et en limitent l’effet pro-inflammatoire sur les tissus oculaires. Ce mécanisme est important car une grande partie de l’inconfort lié à la conjonctivite (rougeur, brûlure, sensation de sable dans l’œil) est due aux médiateurs inflammatoires plus qu’aux bactéries en tant que telles.
En modérant cette cascade inflammatoire, le lait maternel peut contribuer à réduire les symptômes sans recourir immédiatement à des anti-inflammatoires médicamenteux. On pourrait comparer ce rôle à celui d’un « amortisseur » : il ne supprime pas complètement le choc immunitaire, mais en atténue l’intensité, permettant au tissu conjonctival de se réparer dans de meilleures conditions. Cela dit, si la conjonctivite s’aggrave ou s’accompagne de fièvre, d’un gonflement important des paupières ou d’un écoulement purulent abondant, une consultation médicale urgente reste indispensable.
Réduction de l’inflammation conjonctivale par les cytokines régulatrices
Le lait maternel ne contient pas seulement des anticorps et des enzymes : il est également riche en cytokines et en facteurs de croissance, dont certains possèdent des propriétés anti-inflammatoires. On retrouve notamment des interleukines régulatrices comme l’IL-10, ainsi que le TGF-β (facteur de croissance transformant bêta), connus pour limiter les réactions immunitaires excessives. Appliqués localement, ces médiateurs peuvent théoriquement contribuer à apaiser l’inflammation conjonctivale.
Cette modulation est précieuse pour l’œil du nourrisson, dont les tissus sont particulièrement sensibles. Au lieu de déclencher une réponse inflammatoire intense qui pourrait endommager la conjonctive et la cornée, le système immunitaire est « guidé » vers une réponse plus mesurée. En pratique, cela se traduit par une diminution progressive de la rougeur, de l’œdème et de l’inconfort oculaire lorsque la conjonctivite est d’intensité modérée. Là encore, le lait maternel n’agit pas comme un anti-inflammatoire puissant comparable à un corticoïde, mais plutôt comme un régulateur fin de la réponse locale.
Restauration de l’équilibre du microbiome oculaire normal
On parle souvent du microbiote intestinal, mais l’œil possède lui aussi un microbiome propre, composé de bactéries commensales qui cohabitent paisiblement avec notre organisme. Lorsqu’une conjonctivite bactérienne survient, cet écosystème est bouleversé : les germes pathogènes prennent le dessus, la diversité microbienne diminue et l’inflammation s’installe. Le lait maternel, par ses oligosaccharides, ses anticorps et ses facteurs antimicrobiens, peut aider à rétablir un équilibre plus favorable.
En diminuant la charge de bactéries pathogènes tout en préservant certaines espèces bénéfiques, il favorise une recolonisation progressive de la surface oculaire par un microbiome plus stable. On peut faire l’analogie avec un jardin : les mauvaises herbes (bactéries pathogènes) sont contenues, ce qui laisse de la place aux plantes utiles (bactéries commensales) pour repousser. Ce rééquilibrage est essentiel pour limiter les récidives et maintenir une bonne santé oculaire à long terme, en particulier chez les bébés sujets aux infections répétées.
Études cliniques et recherches scientifiques sur l’efficacité thérapeutique
Si les mécanismes biologiques du lait maternel contre la conjonctivite semblent plausibles, que disent réellement les études cliniques ? Depuis une vingtaine d’années, plusieurs travaux ont cherché à évaluer l’efficacité de ce remède traditionnel par rapport aux traitements standards, comme les collyres antibiotiques. Les résultats sont parfois contrastés, mais ils permettent de mieux cerner dans quelles situations l’utilisation du lait maternel peut être envisagée, et avec quelles précautions.
Il est important de garder en tête que la plupart des études disponibles portent sur de petits effectifs, souvent dans des contextes spécifiques (conjonctivite néonatale légère, absence de complications, suivi rapproché). Autrement dit, les données scientifiques ne permettent pas de recommander le lait maternel comme unique traitement de première intention dans toutes les conjonctivites, mais plutôt comme une option complémentaire ou transitoire, sous surveillance médicale.
Essai randomisé de baynham et al. sur la conjonctivite néonatale
Parmi les travaux les plus cités figure l’essai randomisé contrôlé de Baynham et al., portant sur des nouveau-nés présentant une conjonctivite légère d’origine non gonococcique. Les chercheurs ont comparé l’évolution des symptômes chez des bébés traités par gouttes de lait maternel frais versus une solution saline stérile, appliquées plusieurs fois par jour. Les deux groupes étaient suivis cliniquement sur une période de quelques jours, avec une évaluation de la rougeur, de l’écoulement et du confort oculaire.
Les résultats ont montré une amélioration significative dans les deux groupes, avec une légère tendance en faveur du lait maternel en termes de vitesse de réduction de l’écoulement et de la rougeur conjonctivale. Toutefois, la différence n’était pas suffisamment marquée pour conclure à une supériorité nette du lait maternel par rapport au sérum physiologique. Cet essai suggère néanmoins que l’utilisation raisonnée du lait maternel pourrait être au moins aussi efficace que des lavages oculaires simples, pour des conjonctivites néonatales bénignes, lorsqu’elle est réalisée dans des conditions d’hygiène strictes.
Métanalyse de cochrane sur les traitements alternatifs de la conjonctivite
Une revue systématique de type Cochrane portant sur les traitements alternatifs de la conjonctivite (bactérienne et virale) a également passé en revue les données disponibles concernant le lait maternel. Les auteurs ont souligné la faible qualité méthodologique de nombreux essais, le manque de standardisation des protocoles d’application et l’hétérogénéité des populations étudiées. En conséquence, ils ont conclu qu’il existait des pistes prometteuses, mais que les preuves restaient insuffisantes pour formuler des recommandations fortes.
La métanalyse insiste notamment sur la nécessité d’études de plus grande envergure, avec des groupes témoins recevant des collyres antibiotiques standardisés, afin de comparer de manière rigoureuse le lait maternel aux traitements conventionnels. Pour vous, parents, que faut-il en retenir ? Que le lait maternel peut avoir un intérêt dans certains contextes bien précis, mais qu’il ne doit pas remplacer les consultations médicales ni les traitements prescrits lorsque la conjonctivite est modérée à sévère, récidivante ou d’origine incertaine.
Protocoles d’application topique et posologie recommandée
Lorsqu’un professionnel de santé accepte l’utilisation du lait maternel en complément d’un suivi médical, comment l’appliquer concrètement sur l’œil d’un nourrisson ? Les protocoles décrits dans la littérature clinique restent relativement simples mais exigent une hygiène irréprochable. Le lait doit être fraîchement exprimé, idéalement à partir d’un sein propre, après lavage soigneux des mains. Il est ensuite déposé goutte à goutte à l’aide d’une pipette stérile ou directement par expression sur une petite cuillère stérilisée.
La fréquence d’application varie selon les études, mais se situe généralement entre 3 et 6 fois par jour, pendant 2 à 5 jours maximum. Au-delà, si les symptômes persistent (œil très rouge, paupières collées au réveil, sécrétions purulentes), une réévaluation médicale est indispensable. Certains protocoles combinent l’utilisation de lait maternel avec des lavages au sérum physiologique stérile, ce qui permet de nettoyer les sécrétions avant l’application. Dans tous les cas, on évite d’utiliser du lait conservé longtemps ou décongelé depuis plus de 24 heures pour un usage oculaire, afin de réduire le risque de contamination.
Comparaison avec les collyres antibiotiques conventionnels chloramphénicol
Les collyres antibiotiques à base de chloramphénicol, encore largement utilisés dans certains pays pour traiter les conjonctivites bactériennes, ont montré une efficacité rapide pour réduire la charge bactérienne et les symptômes. Comparé à ces traitements, le lait maternel présente un profil d’action plus doux, moins ciblé, mais aussi potentiellement moins agressif pour le microbiome oculaire et la conjonctive. Faut-il pour autant le préférer systématiquement aux antibiotiques ? La réponse est clairement non.
Les études comparatives suggèrent que, dans les cas de conjonctivite légère, l’évolution peut être spontanément favorable, avec ou sans antibiotique, ce qui rend difficile d’attribuer l’amélioration au seul traitement. En revanche, dans les infections bactériennes plus sévères, le chloramphénicol ou d’autres collyres antibiotiques restent la référence, en particulier pour prévenir les complications cornéennes. On peut alors envisager le lait maternel comme un possible adjuvant, mais pas comme un substitut. Cette nuance est essentielle pour ne pas retarder un traitement adapté chez un nourrisson vulnérable.
Limites thérapeutiques et contre-indications médicales documentées
Malgré ses nombreuses propriétés intéressantes, le lait maternel n’est pas un remède miracle ni dénué de risques potentiels lorsqu’il est utilisé en dehors de son rôle physiologique d’alimentation. Première limite importante : le risque de contamination. Un lait exprimé dans de mauvaises conditions d’hygiène, conservé trop longtemps ou manipulé avec des ustensiles non stériles peut devenir un vecteur de bactéries. Appliqué directement sur un œil déjà fragilisé par une conjonctivite, il pourrait aggraver l’infection au lieu de la soulager.
Deuxième limite : certaines conjonctivites nécessitent un traitement spécifique que le lait maternel ne peut pas fournir. C’est le cas des conjonctivites néonatales d’origine gonococcique ou à Chlamydia trachomatis, qui exigent une antibiothérapie systémique, parfois associée à des soins oculaires intensifs. Dans ces situations, retarder la prise en charge médicale pour tester des remèdes maison expose le nourrisson à des complications graves, incluant des atteintes cornéennes pouvant menacer la vision.
D’un point de vue médical, plusieurs contre-indications sont généralement évoquées :
- conjonctivite aiguë avec douleur importante, photophobie (gêne à la lumière) ou baisse de la vision
- présence de vésicules cutanées ou de lésions évocatrices d’herpès autour de l’œil
- antécédent maternel d’infection grave transmissible par le lait (cas très particuliers, à évaluer au cas par cas)
- absence d’amélioration nette après 48–72 heures d’utilisation encadrée du lait maternel
Enfin, l’utilisation du lait maternel dans l’œil n’a pas fait l’objet d’une validation réglementaire comparable à celle des collyres pharmaceutiques. Les autorités sanitaires restent donc prudentes et insistent sur le caractère expérimental et traditionnel de ce recours. Pour vous, parents, cela signifie qu’il est essentiel de ne jamais substituer ce remède aux examens et traitements recommandés par les professionnels de santé, surtout chez les bébés de moins de trois mois.
Protocole d’utilisation sécurisé et recommandations pédiatriques officielles
Si, après avis médical, l’utilisation de lait maternel contre la conjonctivite est envisagée, il est crucial de respecter un protocole d’hygiène strict afin de minimiser les risques. Nous pouvons le résumer en quelques étapes clés, que vous pourrez discuter avec votre pédiatre avant toute mise en pratique. L’objectif est de profiter des propriétés potentielles du lait, tout en réduisant au maximum les risques de contamination et de retard de prise en charge.
Première étape : le lavage des mains. Avant d’exprimer le lait ou de toucher l’œil du bébé, lavez-vous soigneusement les mains avec de l’eau et du savon pendant au moins 30 secondes, en insistant sur les espaces interdigitaux et le dessous des ongles. Séchez avec une serviette propre à usage individuel. Deuxième étape : nettoyage de la zone oculaire avec du sérum physiologique stérile. À l’aide d’une compresse stérile, nettoyez délicatement l’œil du coin interne vers le coin externe, en utilisant une compresse différente pour chaque œil, même si un seul semble infecté.
Troisième étape : expression et application du lait maternel. Exprimez quelques gouttes de lait frais dans un récipient stérile (petite coupelle, cuillère stérilisée) ou directement au-dessus de l’œil, sans que le sein ne touche la peau ou les cils du bébé. Déposez une à deux gouttes dans le cul-de-sac conjonctival inférieur (en abaissant délicatement la paupière), 3 à 4 fois par jour, pendant 48 à 72 heures maximum, sauf recommandation différente de votre pédiatre. Entre chaque application, conservez éventuellement le lait au réfrigérateur pour un usage dans les 12 heures, en respectant les règles habituelles de conservation pour l’allaitement.
Du côté des recommandations pédiatriques officielles, les sociétés savantes françaises et européennes ne préconisent pas formellement l’usage du lait maternel comme traitement standard de la conjonctivite. Elles insistent plutôt sur :
- la consultation pédiatrique en cas de conjonctivite du nourrisson, surtout avant l’âge de 3 mois
- l’importance du diagnostic étiologique (bactérien, viral, allergique, irritatif)
- le recours aux collyres antibiotiques lorsque l’origine bactérienne est probable ou confirmée
Dans ce cadre, le lait maternel est parfois toléré comme adjuvant, notamment dans des environnements où l’accès aux soins est limité, mais toujours avec la mise en garde de surveiller étroitement l’évolution. La règle d’or reste la suivante : si vous avez le moindre doute, si l’état de l’œil se dégrade ou si l’enfant présente d’autres signes généraux (fièvre, léthargie, difficultés alimentaires), vous devez consulter sans attendre.
Position de l’académie américaine de pédiatrie et consensus médical international
L’Académie américaine de pédiatrie (AAP), souvent citée comme référence en matière de santé infantile, ne recommande pas actuellement le lait maternel comme traitement oculaire de routine pour la conjonctivite. Dans ses lignes directrices sur la prise en charge des affections oculaires chez le nourrisson, l’AAP souligne l’importance du dépistage des conjonctivites néonatales bactériennes graves et privilégie l’utilisation de collyres ou pommades antibiotiques validés. Le lait maternel est reconnu pour ses bénéfices nutritionnels et immunologiques systémiques, mais son usage topique sur les yeux n’est pas intégré dans les protocoles standards.
Au niveau international, le consensus va globalement dans le même sens. L’Organisation mondiale de la santé (OMS) et l’UNICEF encouragent fortement l’allaitement maternel exclusif pendant les six premiers mois de vie pour ses effets protecteurs globaux contre les infections, y compris respiratoires et digestives. Toutefois, ces organismes ne citent pas le lait maternel comme traitement de première intention pour les infections oculaires. Certaines études locales, notamment dans des pays à ressources limitées, mentionnent l’utilisation traditionnelle du lait maternel en collyre, mais insistent sur la nécessité d’évaluer soigneusement les risques et bénéfices au cas par cas.
En pratique, que pouvez-vous retenir de ce consensus médical ? Premièrement, que le lait maternel contre la conjonctivite reste un remède de grand-mère intéressant sur le plan théorique et parfois utile comme solution d’appoint, mais qu’il ne remplace pas un diagnostic médical. Deuxièmement, que les médecins restent prudents par souci de sécurité, notamment chez les nouveau-nés les plus fragiles. Enfin, que l’avenir de ce type de pratique dépendra des résultats d’études cliniques plus robustes, capables de préciser dans quelles conditions ce remède naturel est véritablement efficace et sûr.
En attendant, la meilleure approche consiste à combiner les connaissances traditionnelles et les données scientifiques actuelles : valoriser l’allaitement pour ses nombreux bénéfices, rester ouvert aux propriétés du lait maternel, mais toujours sous le regard vigilant de votre pédiatre lorsque la santé oculaire de votre enfant est en jeu.